¿Qué es la UPC en salud y por qué su aumento ha generado oposición?
El Ministerio de Salud decidió la cifra de aumento de la UPC para el 2026. Sin embargo, advierten desacato a la Corte Constitucional.
En medio de una alta expectativa entre pacientes, farmacias, EPS y diferentes actores del sistema de salud que esperaban la decisión del Ministerio de Salud de aumentar el valor de la Unidad de Pago por Capitación para el próximo año, el Gobierno emitió una resolución que dejó voces a favor y en contra.
Cada año el Gobierno, a través del Ministerio de Salud debe definir el valor que le reconoce al sistema por la atención de cada paciente. Esta valoración la hacen entre los pacientes del régimen subsidiado (Sisbén) y los del contributivo (pacientes cotizantes y sus beneficiarios).
Diferencias entre subsidiado y contributivo
Históricamente en el país se habían definido dos tarifas o retribuciones que entregaba el Gobierno a los prestadores de salud por la atención de los pacientes. Con grandes diferencias entre el subsidiado (tarifa más baja) y el contributivo que recibía la mayor parte de los recursos.
Desde el 2008, la Corte Constitucional había llamado la atención por esta diferencia porque si bien, las personas del régimen subsidiado no hacían aportes en mayor medida al sistema, sus necesidades en salud eran las mismas y necesitaban igualdad de condiciones. En pocas palabras, se había alertado por la amplia brecha en la oferta de servicios entre un sistema y el otro.
Para el 2025, por ejemplo, el Gobierno reconoció un pago de $ 3.190.000 por cada paciente entre los 60 y 65 años afiliado al régimen contributivo y de $ 2.576.005 para los afiliados, en el mismo rango de edad, del subsidiado. Para este caso puntual la diferencia era más de $ 600.000 revelando la brecha considerable entre los servicios que requieren los ciudadanos y aquellos que les eran ofrecidos.
Además de definir una diferencia entre rangos de edad por riesgo de enfermedades y mayores demandas de servicio al sistema, la definición de la tarifa de la UPC tiene en cuenta la dispersión geográfica para territorios apartados y una prima para la atención de pacientes en ciudades.
La UPC para el 2026
En 2024, diferentes sectores protagonizaron reclamos en contra del Gobierno por considerar que la definición de la UPC para este año (2025) no había tenido en cuenta varios factores y estaría contribuyendo a aumentar el desface entre lo que se gasta el sistema por cada paciente y lo que reciben por esta atención.
Los reclamos y acciones ante los estrados judiciales llevaron a que la Corte ordenara una revisión de la fórmula que establecía el valor de la UPC en el país y la necesidad que el Ministerio de Salud analizara, desde el 2021 el comportamiento entre el gasto y el ingreso reportado por los prestadores de salud. Allí se ordenó la instalación de mesas de concertación para tener en cuenta cifras de todos los sectores y los aportes de pacientes.
Organizaciones de pacientes como la Federación Colombiana de Enfermedades Raras, manifestaron que el Ministerio no habría tenido en cuenta las órdenes de la Corte para la definición de la UPC del 2026 ya que el Alto Tribunal ordenó definir una metodología diferente para establecer la tarifa y el Gobierno, según la organización de pacientes, habría definido el aumento con sus métodos históricos.
#AsíVaLaMesaUPC La descripción oficial no corresponde con lo que realmente se vivió y expresó la sociedad civil, IPS y pacientes en la mesa.
— Federación Colombiana de Enfermedades Raras (@Fecoer) December 30, 2025
🧵A continuación presentamos la verdad de lo ocurrido:
🔴 1. No se cumplió la orden de la @CConstitucional
El @MinSaludCol afirma que… https://t.co/x5wnMgYTY6 pic.twitter.com/Na1QHnxmXH
A pesar de las voces en contra el Gobierno presentó como un gran logro la definición, en medio de un proceso de concertación como ellos lo llamaron, de la nueva tarifa de la UPC para el 2026. Resaltando que se cumplía la orden de la Corte de equilibrar la tarifa del régimen subsidiado al 95 % de la retribución del contributivo.
Tarifas para el próximo año
A través de la resolución 2764 del 30 de diciembre de 2025, el Ministerio de Salud fijó en $ 1.658.912 la UPC del régimen contributivo con un aumento del 9,03 % y de $ 1.541.706 para el régimen subsidiado que representa un aumento del 16,49 % con respecto al año anterior. Este valor es el determinado como base para realizar el cálculo de acuerdo al grupo de edad y las zonas apartadas.
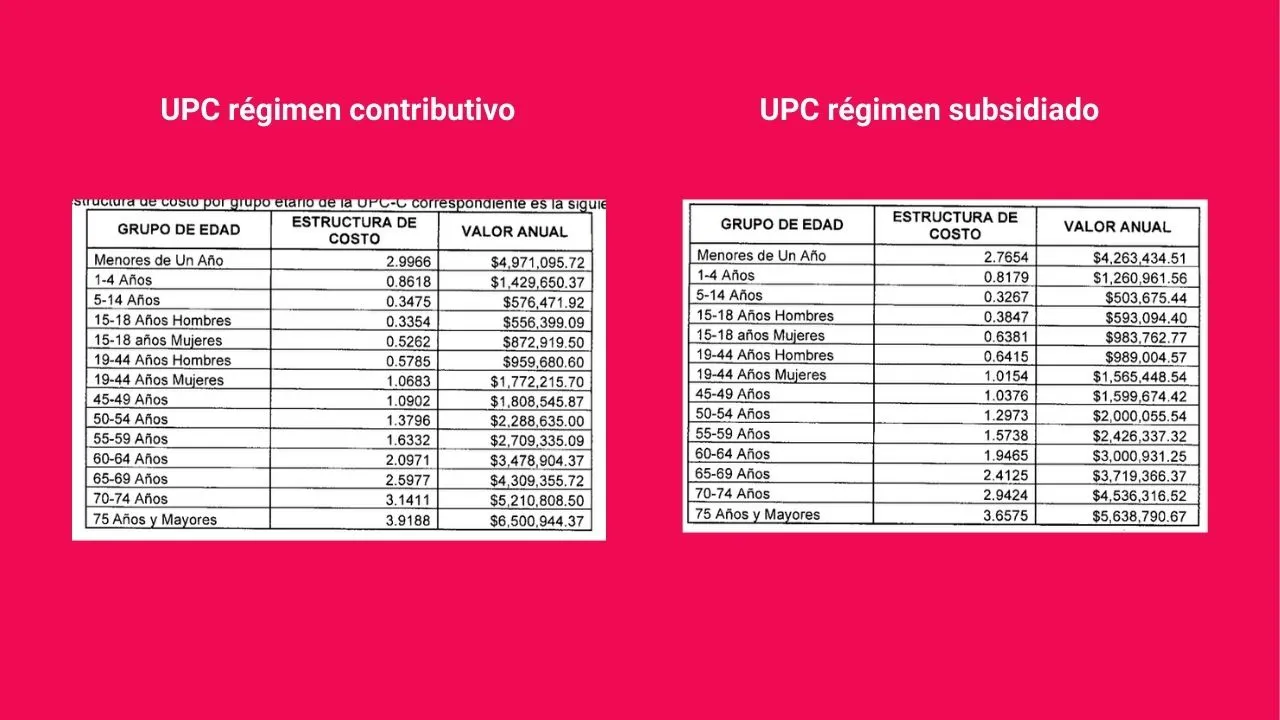
Tarifa por rango de edad de la UPC para Contributivo y Subsidiado Minuto60
Para el caso, por ejemplo, de la UPC para las ciudades, esta tarifa quedó establecida en $ 1.822.480 para contributivo y $ 1.772.962 para pacientes del subsidiado. En este último caso, el Ministerio de Salud consideró que la atención de cada paciente cuesta cerca de $ 4.924,90 al día
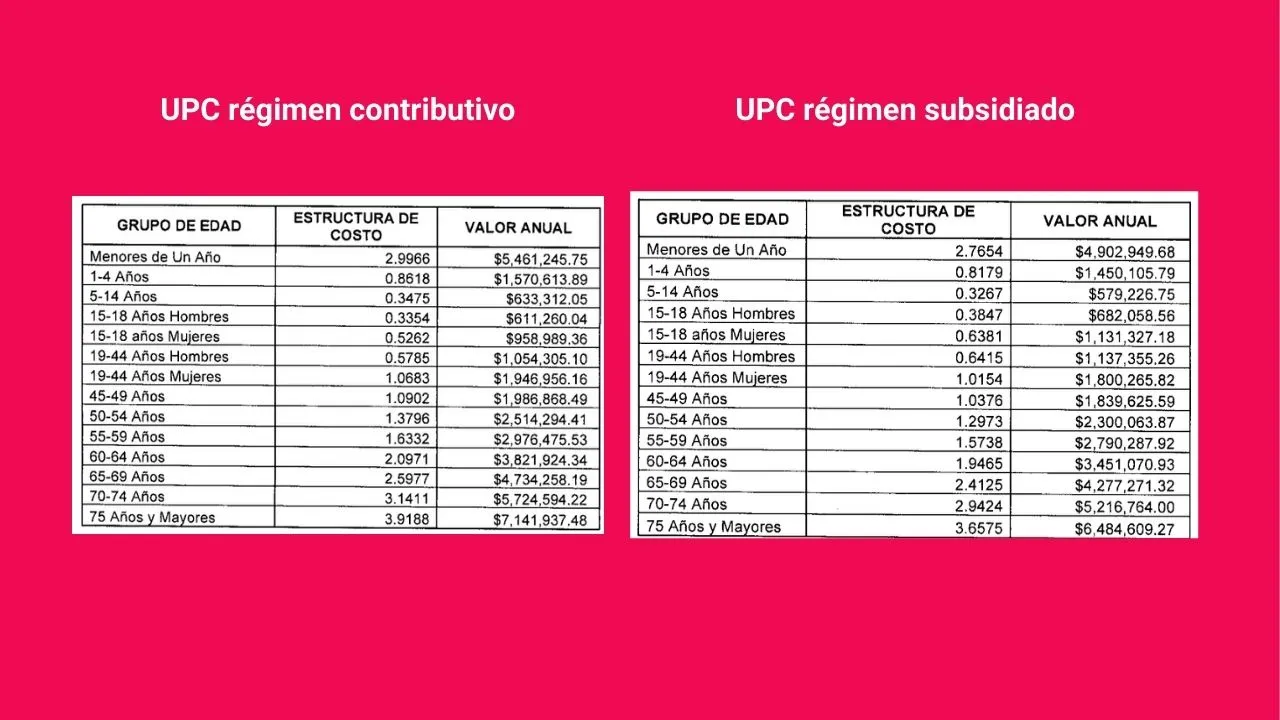
Tarifa por rango de edad de la UPC para ciudades principales. Minuto60
#Colombia | El viceministro de Protección Social, Luis Alberto Martínez, confirmó el ajuste del Gobierno a la Unidad de Pago por Capitación para el 2026. De acuerdo con el Ministerio de Salud, el aumento de la UPC para el régimen contributivo es del 9,03 %, mientras que para el… pic.twitter.com/4FXcbWJGHB
— Minuto60 (@minuto60com) December 30, 2025
Reacciones a la decisión del Gobierno
En diálogo con Minuto60, Ana María Vesga presidenta de Acemi llamó la atención sobre el riesgo que existe para la viabilidad del sistema el aumento definido por el Ministerio de Salud y la marcada diferencia con el aumento del Salario Mínimo, aunque reconoció el esfuerzo del Gobierno por reducir la brecha entre las tarifas de los dos regímenes.
#Colombia | Jorge Toro, director de la Unión de IPS de Colombia, le dijo a Minuto60 que la red de prestadores de servicios de salud está preocupada por la brecha entre el aumento de la UPC y el incremento del salario mínimo, una diferencia que impactaría los costos de operación… pic.twitter.com/IDOj0QZZsg
— Minuto60 (@minuto60com) December 31, 2025
Según los cálculos del gremio, el aumento del 23 % del Salario representaría un incremento de $ 5 billones el costo de la operación del sistema de salud ya que se ha cuantificado que el 40 % de estos costos están representados en la fuerza laboral.
Cuando hablamos hace unas semanas de un incremento de la UPC del 15 o 16 %, no habíamos considerado de ninguna forma un incremento de salario mínimo como el que tuvimos. esto va a tener un fuerte impacto y ese incremento de la UPC no absorbe o está lejos de absorber ese mayor gasto en salud que se va a producir allí.
Ana María Vesga presidenta de Acemi.
La siniestralidad es, para ellos, una de las problemáticas más evidentes en términos financieros ya que de cada 100 pesos que se reciben, se necesitan entre $ 110 y $ 108 para garantizar los servicios y necesidades de los pacientes.
Para el año 2025, cierre acumulado, estamos hablando de que al sistema se le deben más de 30 billones de pesos, entonces pues simplemente esa cuenta va sumando.
Ana María Vesga presidenta de Acemi.
En medio de este panorama, organizaciones de pacientes, prestadores de servicios de salud y otros actores del sistema han asegurado que acudirán a diferentes mecanismos para llevar al Gobierno a revisar con precisión la necesidad de equilibrar la UPC para el 2026 con relación al gasto de los pacientes, así como las diferencias desde el 2021.
#Colombia | Diego Gil, presidente de la Federación de Enfermedades Raras, aseguró que el aumento de la UPC publicado por el Gobierno Nacional incumple órdenes de la Corte Constitucional.
— Minuto60 (@minuto60com) December 31, 2025
En particular, las directrices de concertar con los distintos actores del sistema y de… pic.twitter.com/f3BpHH1EGh


